Mein erster Einsatz in Afrika
Vorher natürlich viele Fragen: Was wird mich erwarten? Wie kann ich überhaupt helfen? Was soll ich mitnehmen an Verbandmittel, Medikamenten, u.s.w. Wie wird mein Team sein?
Nach einem arbeitsreichen Montag mit einer Praxis voller erkälteter Kinder komme ich um 19.00 Uhr nach hause. Als mein Mann und meine Töchter ins Bett gehen, setzte ich mich ins Auto, das vollgepackt ist mit Kisten, in denen sich Kinderkleidung befindet und fahre nach Kelsterbach um mich um 23.45 Uhr mit Prof. Sievers zu treffen. Er schüttelt den Kopf, als er meine Kisten sieht und genehmigt nur einen Bruchteil meiner Mitbringsel. Nach einer Taxifahrt, mehreren Kontrollen erreichen wir das Cargo Flugzeug. Ein riesiges Flugzeug ohne Fenster, innen eine einzige Ladefläche, 2 Passagiersitze, ein Serviceregal und das Cockpit. Nach Erreichen der Flughöhe schnallen Prof. Sievers und ich uns ab und bauen uns aus den Sitzen ein bequemes Bett für zwei. Ich bin froh, dass man aufgrund des lauten Motorengeräusche mein Schnarchen nicht hören wird. Wir können bis 8.00 Uhr local time tief und fest schlafen. Im Cockpit jetzt gleißendes Licht – die ersten Eindrücke von Kenia: Sonne und einzelne Wolken, der Mount Kenia und der Kilimandscharogipfel schauen in der Ferne aus einem Wolkenbett heraus. Unten grüne Flächen, Gewächshäuser, Strassen und viele Siedlungen.
Nach der Ladung können wir bald aussteigen- es ist warm und die Luft riecht gut. Nach der Passkontrolle und unglaublichen 50 Dollar Visumgebühr geht es mit dem Taxi in die Innenstadt von Nairobi zum Serena Hotel. Die Zeit ist knapp und nach 20 min. sind wir wieder unterwegs. Henry, unsere Fahrer bringt uns ins SOS Medical Centre in Buru-Buru. Auf der Fahrt dorthin geht es an einem endlosen Markt aus verlumpten Zelten vorbei. Er ist voller Menschen, man sieht alle nur vorstellbaren Waren: Schuhe, Jacken, Autoreifen, aber auch Hühner und viele Imbissstuben. Ich bin vollkommen sicher, dass jeder Europäer auf der Stelle schwerkrank werden würde, wenn er hier essen müsste.
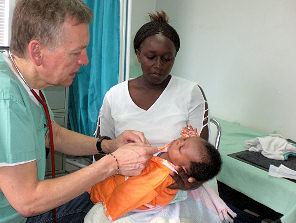
Bei unserer Ankunft im Medical Centre warten vor den Gebäuden schon viele Familien. Eine Zahnärztin Dr. Bärbel Drumm und ihre Assistentin sind schon seit dem frühen Morgen bei der Arbeit. Später erfahre ich, dass die Assistentin keine Zahnarzthelferin ist, sondern ein Mitglied von Cargo Human Care, die zur Eröffnung des neugebauten Waisenhauses Mothers` Mercy Home (MMH) gekommen ist. Kurzfristig hat sie sich dazu bereiterklärt zu helfen. Eine große Leistung, wenn man bedenkt, was es bedeutet, ohne Erfahrung beim täglichen Zähneziehen ca. 50 Zähne zu assistieren! Jetzt verstehe ich auch, warum sie so blass ist. Ich bekomme im Nachbargebäude, in dem sich die Schulräume befinden ein Zimmer zugewiesen. Außer einer Liege, Stühlen, einem Tisch und einem Regal, habe ich nichts! Gotte sei Dank habe ich einiges mitgebracht – aber noch lange nicht alles, was ich für eine Art Praxisbetrieb brauche. „Hakuna matata“ kein Problem – ich fange einfach mal an und denke es wird sich schon richten… das stimmt auch und langsam sammle ich mir meine Materialien zusammen.
Zu meiner Überraschung sind die Familien arm, aber sehr gepflegt. Die Kinder sind sauber und haben saubere Kleidung, die sie trotz der 27 Grad, die zurzeit in Nairobi herrschen, meistens in mehren Lagen tragen: Unterhemd, T-Shirt, Pullover, Jacke. Viele haben darüber noch ein feines Kleid zu diesem besonderen Anlass an – um einen deutschen Doctor zu besuchen. Interessant ist um wie viel jünger die Mütter sind, sie haben meist mit knapp über 20 eine Kinderschar um sich versammelt. Bei uns in Deutschland werden die meisten Kinder von Frauen über 30 Jahre geboren, viele bekommen erst nach dem 35. Geburtstag ihr erstes Kind.
Zu meiner Seite steht Peninah, eine Collegestudentin die mir Kisuaheli übersetzt. Die Familien aus den Slums verstehen nur einzelne Wörter in Englisch – ohne eine Übersetzerin hätte ich keine Chance. Fast immer berichten die Mütter von Ohrenschmerzen, Husten und Durchfällen. Durchfall ist das Hauptproblem. Oft schon seit Wochen bestehend, schwächt er den Körper. Während bei uns Kinder im ersten Lebensjahr am meisten gefährdet sind, an Durchfall mit akuter Exsikkose zu erkranken, scheinen hier ältere Kinder, oft Schulkinder das größere Problem zu haben, weniger durch akuten Flüssigkeitsverlust, als durch Kachexie durch die langanhaltenden Durchfälle. Ich freue mich zu sehen, dass Säuglinge im ersten Jahr gestillt werden, dazu bekommen sie gekochtes Gemüse und Haferflocken. Sie scheinen dadurch besser geschützt zu sein. Im ersten Lebensjahr waren die Säuglinge gut genährt. Dafür habe ich bei vielen 1-3 jährigen Kindern mit blassen Schleimhäuten den Verdacht auf eine Eisenmangelanämie durch seltenen Fleischkonsum. Gott sei Dank verfügt unserer Apotheke über viele eisenhaltige Vitaminsäfte. Bei langanhaltenden, blutigen oder fieberhaften Durchfällen beschließe ich – ganz im Gegensatz zu unserem Vorgehen in Deutschland – großzügig eine antibiotische Therapie einzuleiten. Das Verschreiben von Rehydratatioslösungen ist selten notwendig. Dreimal machte ich Gebrauch von der Möglichkeit Kinder ins Nazareth Krankenhaus zu überweisen: Zwei Geschwister mit seit Wochen bestehenden Durchfällen, die mittlerweile abgemagert und völlig kraftlos erscheinen und einen Jungen mit akutem Abdomen, der mit hoher Wahrscheinlichkeit an einer akuten Appendizitis leidet. Dieser Junge allein war es wert, hierher zu kommen – ich denke wir haben ihm das Leben gerettet. Die Familie hat nicht einmal die Möglichkeit den Transport ins nächste Krankenhaus zu bezahlen!
Am Nachmittag meines ersten Arbeitstages gehe ich nochmals in die Apotheke und zu meiner Überraschung waren die meisten Medikamente meiner Liste, die ich in Deutschland sorgfältig durchgearbeitet hatte, nicht vorhanden, dafür viele andere – und ich habe den ganzen Tag Medikamente meiner Liste verschrieben. Ich hoffe nur, die freundlichen Frauen der Apotheke haben großzügig Präparate ausgetauscht.
Am nächsten Morgen in Buru Buru arbeite ich vor Arbeitsbeginn eine halbe Stunde lang die Apotheke durch. Ich erstellte eine Liste von allen Sachen, die ich im Schrank gefunden habe. Damit gerüstet, starte ich meine Arbeit, ab und zu muss ich meine Liste noch modifizieren, kann aber gut damit arbeiten. Die Patienten wundern sich, was ich in meinen vielen Zetteln nachlese.
Am Nachmittag werden meine Beine schwächer und ich bekomme Schweißausbrüche – als ich am Nachmittag mit Prof. Sievers das SOS Kinderdorf besuche, kann ich nicht mehr. Ich bin sicher, es ist ein Virus aus Deutschland, nicht aus Afrika. In meiner Phantasie sehe ich mich schon in einem kenianischen Krankenhaus. Nach einer Vomex, einem doppeltem Gin Tonic und drei Stunden Schlaf bin ich wiederhergestellt. Am 3. Tag kann ich mit neuer Kraft die Arbeit wieder antreten.
Mittlerweile habe ich mein Team kennen und schätzen gelernt. Prof. Sievers, Sven mit seinem Enthusiasmus für die „Sache“ und seiner Freundlichkeit und Kameradschaft jedem gegenüber, Dr. Drumm, Bärbel mit ihrer unendlichen Energie und Frohsinn und Brigitte Kratky mit ihrem Durchhaltevermögen. Solche Menschen kennen zu lernen ist alleine schon ein Geschenk. Ich habe vieles über CHC erfahren, wie es entstanden ist, was bisher geleistet wurde und wie es weitergehen soll.
Auch die kenianische Studentin Petina ist eine große Bereicherung in meiner Arbeit. Sie hat auf Anhieb meine Arbeitsweise verstanden, hilft mir bei jedem Handgriff und ist immer freundlich und zugewandt zu den Patienten. Die Handhabung eines Dosieraerosols kann sie, nach einer Erklärung von mir, den Kindern zeigen und mit ihnen üben. Sie wäre eine Bereicherung für unser Asthmaschulungs-Team.
Was bringt die Zukunft?
Ein eigenes CHC-Medical Centre, in dem alles vorhanden ist, was man für die Akutversorgung der Patienten braucht. Eine Apotheke mit von uns ausgewählten Medikamenten. Ein fester Ort, wo Patienten EDV-erfasst und kontinuierlich weiterbetreut werden können. Es können z.B. Kinder mit Asthma regelmäßig gesehen und mit Dauermedikamenten versorgt werden – für mich als Asthmatrainer ein besonderes Anliegen.
Ein Kind mit angeborenem Herzfehler kam am ersten Tag wegen einer Mittelohrentzündung in die Ambulanz, nur nebenbei erzählte mir die Mutter, dass sie die OP nicht bezahlen könnte. Das Kind hatte schon Zeichen einer Herzinsuffizienz. Am Abend erzählte Sven, dass wir, d.h. CHC in solchen Fällen die Kosten der Behandlung übernehmen. Leider hatte die Familie kein Telefon und keine feste Adresse, also für mich keine Möglichkeit sie zu kontaktieren. Im CHC-Medical Centre sollte das anders werden. Dieses Kind könnte, wenn es wiederkommen würde, einer OP zugeführt werden. Kinder könnten regelmäßig gesehen und ihr Gedeihen beobachtet werden – typisches Kinderarztdenken……..
Am Ende meines ersten Einsatzes bin ich glücklich hier gewesen zu sein und fiebere schon meinem nächsten Einsatz entgegen. Von Nairobi und Kenia habe ich nicht viel gesehen, aber ich habe mehr Kontakt zu der Bevölkerung gehabt, als bei einer dreiwöchigen Rundreise in Kenia. Ich würde gerne mehr Kisuaheli erlernen, wenigstens ein paar Brocken um zu verstehen, was die Menschen bewegt. Ich verstehe Sven, Prof. Sievers, wenn er erzählt, dass ihm wichtig ist, dass CHC eine kleine, überschaubare familiäre Hilfsorganisation bleibt. Hier kommt die Hilfe direkt an und man hat immer einen persönlichen Ansprechpartner. Hier versickert kein Geld in unbekannte Kanäle. Hier gibt es persönliche Bekanntschaften zwischen Kenianern und uns Deutschen.
Ein besonderer Dank noch an unserer Cargo-Crew. Es ist das erste Mal, dass ich eine Crew näher kennen gelernt habe. Die Bereitschaft uns mitzunehmen und zu integrieren, ihr Interesse an unserer Arbeit und unsere gemeinsamen Abende waren großartig.
Ein Projekt mit soviel Freundschaft und Liebe gestrickt, muss gelingen!
Elly Ries / Kinderärztin